Pressemitteilungen |
Gemeinsame Mitteilung der
dPV und der Deutschen SCHMERZliga
|
|
|
Berlin, 11.09.2001. Die Parkinsonsche Krankheit ist eine der häufigsten neurologischen Erkrankungen. Nach Angaben der Deutschen Parkinson Vereinigung (DPV) sind zur Zeit allein in Deutschland 250.000 Menschen betroffen. Jährlich erkranken rund 15.000 Menschen neu. Die Krankheit ist jedoch – trotz intensiver Forschung – noch immer ein Leiden, dessen eigentliche Ursache ungeklärt ist und für das es bislang noch keine Heilung gibt. Fälschlicherweise gilt die Erkrankung – auch noch in den Augen vieler Ärzte – als „Alterskrankheit“. Beobachtungen der DPV zufolge sind jedoch rund zehn Prozent der Patienten zum Zeitpunkt der Diagnosestellung 40 Jahre und jünger. Die für die Erkrankung typischen motorischen Störungen – Zittern, Bewegungsverarmung, Steifigkeit und Haltungsinstabilität – beruhen auf einem Mangel des Überträgerstoffs Dopamin im Gehirn. Ursache ist das Absterben dopaminbildender Nervenzellen in der Substantia nigra im motorischen Zentrum des Mittelhirns. Durch den Dopaminmangel gerät das fein orchestrierte Zusammenspiel der Hirnbotenstoffe aus dem Gleichgewicht. Da der Untergang der Nervenzellen jedoch langsam einsetzt, beginnt auch die Erkrankung schleichend – oft mit eher unspezifischen Symptomen. Etwa die Hälfte der Patenten zeigt nie oder erst spät im Verlauf der Erkrankung das typische Zittern. Frühsymptome werden leider oft wenig ernst genommen. Insbesondere bei jüngeren Patienten geht beispielsweise nicht selten ein jahrelanger, therapieresistenter Rückenschmerz den klassischen Symptomen voraus. Darum ist auch die Behauptung falsch, dass die Parkinsonsche Erkrankung keine Schmerzen verursacht. „Goldstandard“ der Therapie: L-DOPA. Die klassische medikamentöse Behandlung der Krankheit mit der Dopamin-Vorstufe L-DOPA ist nur zeitlich begrenzt wirksam. Da die Degeneration der Nervenzellen fortschreitet, lässt die Wirksamkeit des Arzneimittels bei vielen Patienten nach fünf bis zehn Jahren nach und es treten Nebenwirkungen auf, etwa überschießende Bewegungen. Moderne Kombinationsbehandlungen mit anderen Arzneimitteln, so genannten Dopaminagonisten, können das Auftreten dieses "L-DOPA-Langzeitsyndroms" allenfalls verzögern, aber nicht verhindern. Parkinsonpatienten, die trotz optimaler medikamentöser Einstellung schwerwiegend behindert sind, können durch neurochirurgische Verfahren behandelt werden. Bei den „klassischen“ Verfahren werden bestimmte Regionen des Gehirns, die wegen des Dopaminmangels überaktiv sind, durch Hitze zerstört. Trotz beachtlicher Erfolge sind diese Operationen besonders bei Eingriffen in beiden Gehirnhälften mit erheblichen Risiken verbunden. So können etwa Sprach- oder Wahrnehmungsstörungen auftreten. Tiefe Hirnstimulation: oft letzte Option. Neuerdings können
Parkinsonpatienten, deren Symptome durch Medikamente nicht mehr zu
kontrollieren sind, mit einem modernen stereotaktischen Verfahren
behandelt werden, der so genannten tiefen Hirnstimulation.
Implantierbare Neurostimulationssysteme geben einen schwachen
elektrischen Strom ab und hemmen so die krankhaft überaktiven Regionen
des Gehirns. Führende
Neurologen bezeichnen das Verfahren als "größten Fortschritt in
der Parkinson-Therapie seit der Einführung von L-DOPA".
Wie Untersuchungen belegen, kann das Verfahren
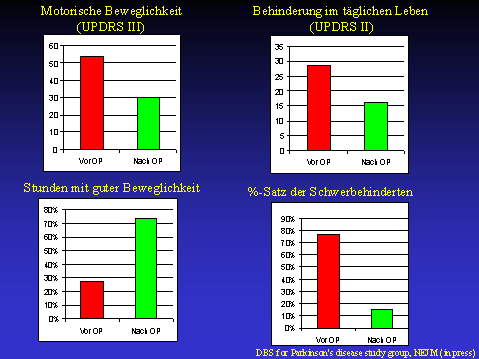
die behindernden Symptome der Krankheit wirksam lindern. Die Beweglichkeit der Patienten bessert sich um ca. 50-70 Prozent. Viele erreichen eine fast normale Beweglichkeit. Die Überbewegungen werden um über 70 Prozent gelindert. Die Patienten können sich wieder alleine außer Haus bewegen und wieder soziale Beziehungen aufnehmen. Dauer der Besserung: Diese dauert nicht nur wenige Stunden, wie bei der medikamentösen Therapie, sondern ist Tag und Nacht vorhanden. Die Patienten können wieder ein normales Leben führen, jüngere Patienten werden häufig wieder arbeitsfähig. Die Lebensqualität steigt um ca. 50 Prozent. Keine medikamentöse Therapie erreicht eine so wirksame Besserung und ist bei chronischen Erkrankungen die Ausnahme. Auch Patienten mit schwersten Zitterformen, die z.B. auch bei Multipler Sklerose auftreten können, oder anderen seltenen Bewegungsstörungen (generalisierten Dystonien) kann mit dieser Behandlung geholfen werden.
|
|
|
|
|
Angeboten wird die Therapie, die natürlich nicht für alle Patienten infrage kommt, heute in Deutschland an mehreren Kliniken, vorzugsweise Universitätskliniken. Sie erfordert erheblichen Aufwand, da nur in einem Team aus Neurologen, Neurochirurgen, Neuroradiologen und Neurophysiologen sehr gute Erfolge erzielt werden können. Auf Basis bildgebender Verfahren wie Magnetresonanztomographie oder Computertomographie implantieren Neurochirurgen mit Hilfe eines am Kopf montierten Zielgeräts (stereotaktischer Rahmen) durch kleine Löcher in der Schädeldecke millimetergenau feine Elektroden. Da bei den meisten Parkinsonpatienten beide Körperhälften betroffen sind, müssen die Ärzte je eine Elektrode in beide Hirnhälften implantieren. Die schwachen Ströme liefert ein Neurostimulator. Die Operation dauert in der Regel sechs bis acht Stunden und wird unter örtlicher Betäubung durchgeführt. Denn die Ärzte sind während des Eingriffs auf die Kooperation des Patienten angewiesen. Neurologen überprüfen während der Operation und danach mit verschiedenen Tests, ob die Elektroden korrekt sitzen. Ist diese mehrtägige Testphase erfolgreich beendet, wird der Neurostimulator („Hirnschrittmacher“) – einem Herzschrittmacher ähnlich – zwischen Haut und Brustmuskel implantiert und an die Hirnelektroden angeschlossen. Das System liegt nun komplett unter der Haut. Je nach Bedarf kann der Neurostimulator von außen durch den behandelnden Arzt programmiert werden. Auch der Patient kann das System mit einem kleinen Steuergerät, das einer Computermaus ähnelt, an- und ausschalten. Das Risiko einer schweren Komplikation während der Operation wird mit nur ein bis drei Prozent angegeben. Wichtig ist allerdings eine psychologische Betreuung der Patienten während und nach der Operation. Im Gegensatz zu den "klassischen" Verfahren wird mit der tiefen Hirnstimulation intaktes Hirngewebe geschont und die Intensität der elektrischen Stimulation kann dem fortschreitenden Krankheitsverlauf angepasst werden. Bei einem Patienten, der fünf Jahre lang einen Hirnschrittmacher getragen hatte und tödlich verunglückte, konnten die Ärzte das Gewebe, in dem die Sonde platziert war, untersuchen. Ergebnis: Das Gewebe zeigte keinerlei Veränderung oder Irritationen. Ebenso hält die Methode Parkinsonpatienten den Zugang zu zukünftigen Therapieoptionen offen, da der Hirnschrittmacher jederzeit wieder ohne Risiko entfernt werden kann. Durch eine europäische Multizenterstudie
konnte die dramatische Besserung der Symptome der Parkinsonschen
Krankheit durch die tiefe Hirnstimulation bestätigt werden. Trotz der
initial hohen Kosten für die Implantate (DM 15.000,- bis 30.000,-, für
ein bzw. zwei Elektroden + Stimulator) spart die Behandlung auch
erhebliche Kosten. So berichten Ärzte verschiedener Kliniken, dass die
jährlichen Arzneimittelkosten pro Patient um rund 6.500 Mark sanken und
die Medikamente teilweise sogar ganz abgesetzt werden können. Literatur: Studie
zu Kosten der tiefen Hirnstimulation bei Parkinson Spottke et al., 2000, Movement Disorders, Bd.
15, Suppl. 3, P 397 |
|
|
|
|
|